|
|
前列腺作为男性生殖系统的核心实质性器官,其解剖分区与前列腺癌的发生、定位、诊断及治疗方案制定密切相关。前列腺成像报告和数据系统(PI-RADS)作为前列腺多参数磁共振成像(mp-MRI)的全球通用标准,于2019年更新至v2.1版本,在保留核心框架的基础上,对前列腺分区解剖的界定更精细化,尤其优化了外周带的细分及各分区影像评估标准,为临床精准诊断提供了更可靠的解剖依据。本文将结合PI-RADS v2.1标准,系统解析前列腺的解剖分区、影像特征及临床意义。
一、PI-RADS v2.1标准对前列腺分区解剖的核心界定
PI-RADS v2.1标准以前列腺的组织学结构和解剖功能为基础,将前列腺划分为四大核心区域,分别为外周带(Peripheral Zone, PZ)、移行带(Transition Zone, TZ)、中央带(Central Zone, CZ)及前纤维肌性基质(Anterior Fibromuscular Stroma, AFS)。与v2版本相比,v2.1最显著的优化的是对各区域的亚分区划分更明确,尤其针对外周带在前列腺不同层面(底部、中部、尖部)的细分,有效降低了影像评估的观察者间差异,提升了病灶定位的准确性。
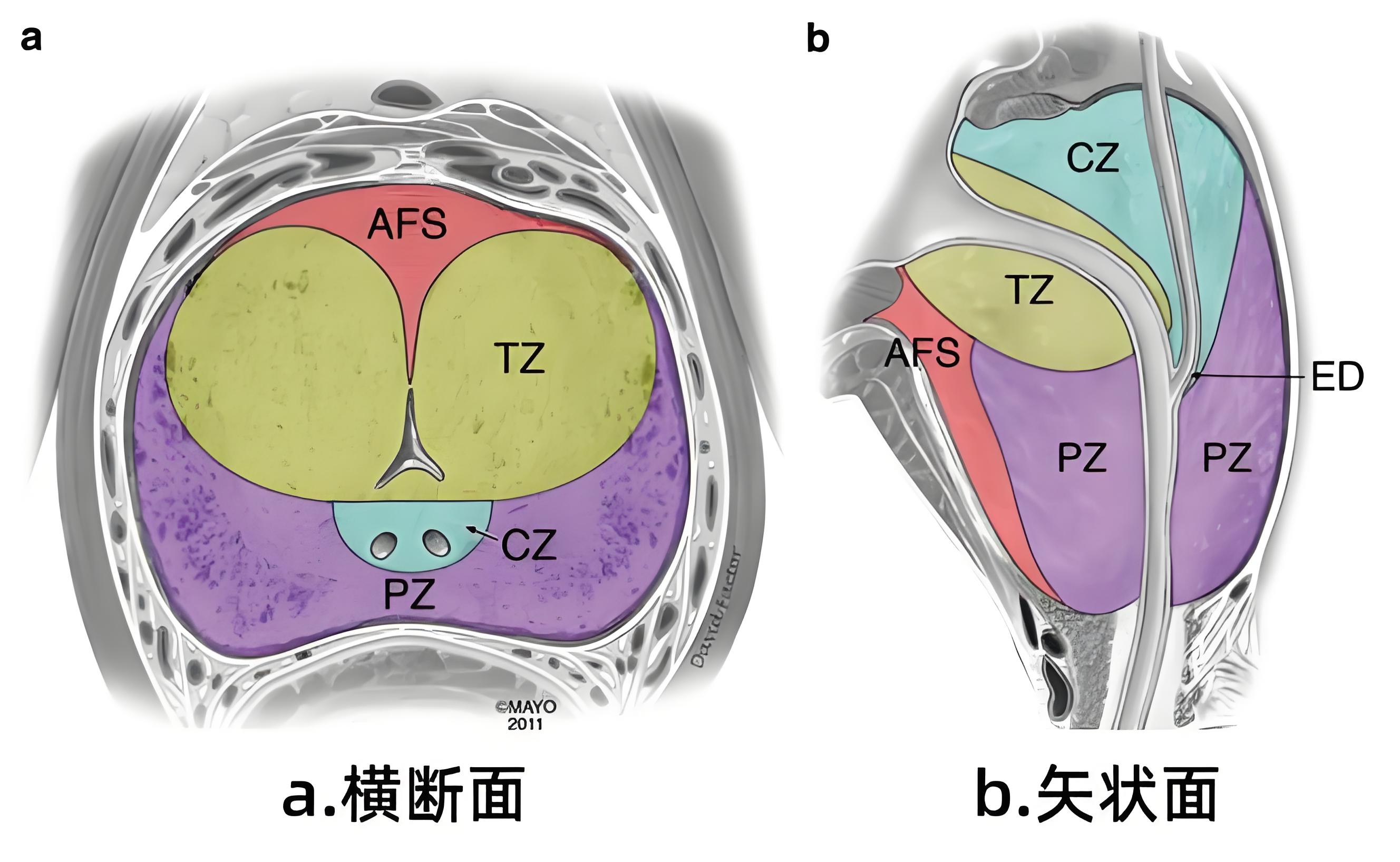
该标准强调,T2加权成像(T2WI)是显示前列腺分区解剖的最佳序列,可清晰勾勒各区域的边界与信号差异;弥散加权成像(DWI)和动态增强成像(DCE)则作为辅助序列,结合分区特征评估病灶性质。同时,v2.1标准摒弃了“中央腺体”这一模糊术语,因该术语无法准确区分中央带与移行带的病理及影像特征,易导致诊断偏差。
二、各核心分区的解剖特征与影像表现(基于PI-RADS v2.1)
(一)外周带(PZ)
外周带是前列腺最主要的腺体区域,也是前列腺癌的高发部位,约70%-75%的前列腺癌起源于此,其解剖与影像特征在PI-RADS v2.1中被重点界定。
解剖位置上,外周带位于前列腺的后方、后外侧及前部,呈对称性分布,自上而下贯穿前列腺底部、中部及尖部,约占前列腺腺体组织的70%。PI-RADS v2.1将外周带进一步细分为三个亚区:后内侧外周带(PZpm)、后外侧外周带(PZpl)及前外周带(PZa),其中底部新增左右后内侧外周带的明确划分,中部和尖部则保留三个亚区的细分模式,这一优化对病灶的精准定位至关重要,尤其有助于区分外周带不同部位的肿瘤侵犯范围。
影像表现方面,在T2WI序列上,正常外周带因腺体含量高、水分丰富,呈均匀的高信号,与周围低信号结构(如中央带、前纤维肌性基质)形成鲜明对比,边界清晰可辨。当发生前列腺癌时,病灶区域因肿瘤细胞密度增高、腺体结构破坏,在T2WI上表现为低信号结节或斑片影,同时在DWI序列上呈高信号,ADC图上呈低信号,提示弥散受限,这是PI-RADS v2.1评估外周带病灶恶性程度的核心依据。此外,直肠指检可触及外周带后部区域,若该区域触及硬结,结合mp-MRI表现,需高度怀疑恶性病变。
(二)移行带(TZ)
移行带是前列腺增生的好发区域,也是约25%前列腺癌的起源部位,PI-RADS v2.1对其界定重点关注与中央带的鉴别及增生后的解剖变化。
解剖位置上,移行带位于前列腺中部和底部的前内侧,呈楔形包绕近端尿道至精阜水平,在年轻男性中仅占腺体组织的5%,但随着年龄增长,受激素影响可逐渐增生肥大,压迫尿道导致排尿困难等症状。PI-RADS v2.1将移行带细分为前移行带(TZa)和后移行带(TZp),便于评估增生结节与可疑病灶的位置关系。
影像表现上,正常移行带在T2WI序列上呈均匀的低信号,与中央带信号相近,鉴别难度较大。PI-RADS v2.1给出了明确鉴别要点:在矢状位T2WI上,前列腺底部上1/3区域的中间部分多为中央带,下2/3区域的中间部分多为移行带;若移行带增生明显,中央带可被挤压变形,此时中央腺体区(移行带+中央带)基本由移行带占据,表现为不规则低信号团块,需与移行带肿瘤相鉴别。移行带肿瘤在T2WI上多为低信号,DWI弥散受限表现较外周带肿瘤更不典型,PI-RADS v2.1强调需结合DCE增强模式及PSA密度综合评估,以提高诊断准确性。
(三)中央带(CZ)
中央带是前列腺中肿瘤发生率极低的区域,仅占前列腺癌的不足5%,PI-RADS v2.1主要明确其解剖边界与影像鉴别特征。
解剖位置上,中央带呈扁锥形围绕射精管分布,底部位于前列腺上端,与精囊腺相邻,尖端指向精阜,约占年轻男性前列腺腺体组织的25%。该区域与射精管关系密切,其分泌物是精液的重要组成部分,35岁以后中央带体积可逐渐缩小,受移行带增生影响易被压缩。
影像表现上,中央带在T2WI序列上呈均匀低信号,与移行带信号相似,但位置更靠上且围绕射精管分布,这是其核心鉴别点。在冠状位和矢状位T2WI上,可清晰显示中央带与射精管的解剖关联,射精管在T2WI上呈高信号管状结构,穿行于中央带内,据此可区分中央带与移行带。由于中央带肿瘤罕见,当该区域出现异常信号时,首先需考虑炎症、增生压迫等良性病变,PI-RADS v2.1建议结合临床症状及实验室检查排除恶性可能。
(四)前纤维肌性基质(AFS)
前纤维肌性基质为前列腺的非腺体组织,无肿瘤发生风险,PI-RADS v2.1主要明确其影像特征以避免误判。
解剖位置上,前纤维肌性基质位于前列腺最前部,自上而下贯穿前列腺全程,由平滑肌与纤维组织混合构成,上方与膀胱颈、前列腺括约肌的平滑肌和骨骼肌相融合,外侧缘与前列腺被膜融合,下端在前列腺尖部与尿道相邻。该区域无腺体结构,是前列腺的支撑性组织。
影像表现上,前纤维肌性基质在所有mp-MRI序列上均呈显著低信号,T2WI上低信号区连续分布于前列腺前部,边界清晰,可作为前列腺分区的解剖标志。PI-RADS v2.1强调,该区域的低信号为正常表现,需与外周带或移行带延伸至前部的病灶相鉴别,其无弥散受限及异常强化的特征可明确排除恶性病变。
三、PI-RADS v2.1标准下前列腺分区的层面细分与临床价值
为进一步提升病灶定位的精准度,PI-RADS v2.1将前列腺自上而下分为底部、中部和尖部三个层面,每个层面的分区细分各有侧重,为临床治疗提供更精准的解剖参考。

底部层面:每侧分为7个区域,包括前纤维肌性基质(AFS)、移行带前部(TZa)及后部(TZp)、外周带前部(PZa)、后内侧(PZpm)及后外侧(PZpl)、中央带(CZ),新增的左右后内侧外周带(PZpm)可精准定位底部外周带内侧的可疑病灶,对评估肿瘤是否侵犯射精管具有重要意义。
中部层面:每侧分为6个区域,无中央带(CZ)分布,仅包含AFS、TZa、TZp、PZa、PZpm及PZpl,该层面是移行带增生与外周带肿瘤的高发重叠区域,细分后可明确病灶起源于哪个分区,避免因信号重叠导致的误诊。
尖部层面:每侧同样分为6个区域,结构与中部层面一致,无中央带,该层面外周带占比相对较高,且邻近尿道括约肌,精准分区可评估肿瘤是否侵犯尖部及尿道括约肌,为手术方案制定(如是否保留括约肌功能)提供关键依据。
四、总结
PI-RADS v2.1标准对前列腺分区解剖的精细化界定,是前列腺mp-MRI诊断的核心基础。外周带的亚分区优化、移行带与中央带的鉴别要点明确、各层面分区的精准划分,不仅降低了影像评估的主观性,更实现了病灶定位与病理特征的精准关联。临床实践中,熟练掌握各分区的解剖位置、影像表现及PI-RADS v2.1评估标准,可显著提升前列腺癌的早期检出率、精准分期及风险分层能力,为活检穿刺、手术治疗及疗效评估提供可靠的解剖支撑,最终改善患者预后。未来,随着影像技术的发展,PI-RADS标准或将进一步优化分区界定,推动前列腺疾病诊断向更精准化、个体化方向发展。
|
|